Keratosis Pilaris, Lichen Pilaris oder Follikelkeratose, die umgangssprachlich als Reibeisenhaut bezeichnet wird, hat viele Namen und ist keine Seltenheit. Doch was verbirgt sich genau hinter dieser Hauterkrankung und wie kann man die Reibeisenhaut behandeln bzw. pflegen?
„Gänsehaut“? – Wie, wo und bei wem Reibeisenhaut entsteht
Bei der sogenannten Reibeisenhaut gibt es bis dato keine gesicherte Pathophysiologie (Entstehung und Entwicklung von Krankheiten). Die am weitesten akzeptierte Theorie geht von einer multifaktoriellen und harmlosen Hauterkrankung aus, die mit einer Verhornungsstörung im Haarfollikel einhergeht. Sie erinnert optisch mit ihren stecknadelkopfgroßen, leicht geröteten oder weißlichen Erhabenheiten (Keratosen) an „Gänsehaut“.
Zurückzuführen ist die Reibeisenhaut jedoch auf Keratinablagerungen im Haarfollikel. Keratin ist ein Eiweiß, welches der Haut und dem umliegenden Gewebe Stabilität verleiht. Es bildet die Grundsubstanz unserer Haare und Nägel. Durch eine Keratinüberproduktion kommt es zu einer Verstopfung des Haarfollikels.
Die umliegende Haut verdickt sich und schließt den entstanden Hornpfropf ein. Die Keratinpfropfen können zudem zur Bildung von entzündlichen Papeln aufgrund von eingeschlossenen, gewundenen Haaren, die ebenfalls zum Bild der Reibeisenhaut gehören, führen. Die Keratosis Pilaris ist die häufigste Follikelkeratose.
Vor allem die Oberarme, die Außenseite der Oberschenkel und das Gesäß sind anfällig für Reibeisenhaut. Auch das Gesicht und der Halsbereich sowie alle anderen Hautareale können betroffen sein. Ausnahme bilden die Handinnenflächen und Fußsohlen.
Reibeisenhaut im Gesicht
Auch das Gesicht kann von Hyperkeratosen (Überverhornungen) der Haarfollikel betroffen sein. In diesem Fall spricht man von Unter- bzw. Spezialformen der Keratosis Pilaris. Zu ihnen zählen die Keratosis pilaris atrophicans faciei, Keratosis pilaris rubra faciei, Keratosis pilaris faciei oder Taenzersche Krankheit. Die rauen Papeln auf gerötetem Grund treten im Gesicht an den Wangen und, je nach Unterform der Keratosis Pilaris, im äußeren Bereich der Augenbrauen, an den Schultern oder dem Nacken auf.
In seltenen Fällen kann sich die Krankheit zur benachbarten Kopfhaut, zu den Ohren oder der Stirn ausbreiten und mit Haarverlust einhergehen. Wie bei dem Urtyp der Reibeisenhaut auch, gehen die Symptome mit zunehmendem Alter zurück. Ihr Entstehen liegt ebenfalls im Kindes- und Jugendalter und wird auf eine genetische Veranlagung zurückgeführt. Bei der Erythromelanosis follcilaris faciei werden weiterhin follikuläre, hyperpigmentierte Papeln an den Streckseiten der Oberarme beschrieben.
Die Keratosis Pilaris tritt erstmals in der frühen Kindheit auf – so leidet über die Hälfte aller Kinder und Jugendlichen (ca. 50 – 80 %) unter der Reibeisenhaut. Mädchen sind dabei häufiger betroffen als Jungen. Mit zunehmendem Lebensalter schreitet die harmlose Hauterkrankung fort, wobei sie im jugendlichen Alter am stärksten ausgeprägt und im weiteren Verlauf häufig eine Verbesserung des Hautzustandes zu beobachten ist. So sind nur noch ca. 40 % der erwachsenen Bevölkerung von der Reibeisenhaut betroffen. Da die Reibeisenhaut noch wenig erforscht und epidemiologisch erfasst ist – ähnlich zur Pathophysiologie – wird von einer deutlich höheren Erkrankungsrate ausgegangen.
Achtung! Differenzialdiagnose Reibeisenhaut
Wie bei vielen anderen Krankheiten auch, ähnelt das klinische Bild der Reibeisenhaut anderen Hauterkrankungen. Vergewissere dich in Absprache mit deinem/deiner Dermatolog*in, dass es sich nicht um Follikulitis, atopische Dermatitis (z. B. Neurodermitis), Milien, Akne vulgaris oder sogar Skorbut (veraltet auch Scharbock oder Mundfäule) handelt.
Auf Ursachenforschung – Was sind Auslöser der Keratosis Pilaris?
Die genaue Ursache der Keratosis Pilaris ist nicht abschließend bekannt. Eine genetische Veranlagung, die u.a. Mutationen im Filaggrin-Gen (werden beim Verhornungsprozess in den hornbildenden Zellen gebildet) hervorrufen, trägt aber voraussichtlich zur Entstehung bei, da eine familiäre Häufigkeit, insbesondere bei Zwillingen, beobachtet wird.
Begünstigt wird die Entstehung durch äußere und innere Faktoren. Neben der genetischen Veranlagung kann als weiterer innerer Faktor die sogenannte Komorbidität von Keratosis Pilaris angeführt werden: So kann die Reibeisenhaut ursächlich für viele andere Erkrankungen stehen, wie eine atopische Dermatitis (z. B. Neurodermitis), Ichthyosis vulgaris (Fischschuppenkrankheit – Verhornungsstörung der Haut mit trockener Schuppung), Fettleibigkeit, Diabetes mellitus und Mangel-/Unterernährung.
Da auch die trockene Haut eine Rolle bei der Entstehung und Verschlimmerung der Reibeisenhaut spielt, sind hier weitere, äußere Faktoren, wie die Wetterumstände beim Jahreszeitenwechsel, zu beachten. Eine Studie kam zu dem Ergebnis, dass es in 47 % der Fälle zu einer Verschlimmerung der Keratosis Pilaris in den Wintermonaten kam. Als Ursache können hier die vermehrte Feuchtigkeitsabgabe über die Haut sowie die verringerte Talgdrüsenaktivität als Folge der geringen Luftfeuchtigkeit angesehen werden.
In den Sommermonaten konnte man dagegen eine deutliche Verbesserung des Hautzustandes bei 49 % der Patienten*innen feststellen. Die Verbesserung lässt sich auf eine erhöhte Luftfeuchtigkeit, im Gegensatz zum Winter zurückführen.
Weitere Faktoren, die in Diskussion um die Entstehung der Keratosis Pilaris stehen:
Hypergranulose (erhöhte Anzahl von Zellen in der Körnerschicht der Haut, dem Stratum granulosum)
Milde, von den weißen Blutkörperchen ausgehende Entzündung
Fehlen von Talgdrüsen
Anomalien des Haarschafts
Veränderte Barrierefunktionen
Veränderte Durchlässigkeit der Haut aufgrund gestörter Reifung und Organisation der doppelschichtigen, lamellaren Hautstruktur
Vitamin A-Mangel
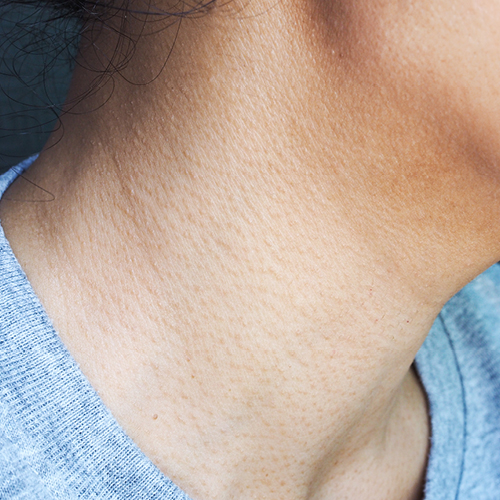

Der ästhetische Leidensdruck
Betroffene leiden häufig an einem stark beeinträchtigten Körpergefühl, da sie über das kosmetische Erscheinungsbild beunruhigt sind. Sie fühlen sich aufgrund der optischen Veränderung durch die rauen Papeln und die gerötete Haut sehr unwohl. Zudem kann es zur Narbenbildung kommen, wenn der/die Patient*in die Hautläsionen dauerhaft durch Kratzen o. ä. verletzt hat.
Unser Tipp: Am Ball bleiben!
In der Regel verbessert sich der Hautzustand im Laufe der Zeit. Es gibt jedoch verschiedenste Behandlungsmöglichkeiten, um das vorzeitige Abklingen der Hautläsionen zu unterstützen. Hierzu sind regelmäßige Hautpflegerituale unabdingbar. Nur wer kontinuierlich am Ball bleibt, kann sich über eine schöne und gepflegte Haut freuen.
Grundsätzlich ist auf eine angemessene Hygiene zu achten, die sich hautneutraler und reizarmer Seifen bedient. Darüber hinaus sollten die kleinen Pickelchen nicht angefasst, sondern in Ruhe gelassen werden, um Entzündungen und Narbenbildung zu verhindern.
Die Behandlung von Keratosis Pilaris konzentriert sich auf
- die Verhinderung übermäßiger Hauttrockenheit mit Feuchtigkeitscremes,
- die Aufweichung und Ausdünnung der Keratinpfropfen mit keratolytischen (hornlösenden) Wirkstoffen, Peelings oder topischen Retinoiden
- und/oder die Verringerung der damit verbundenen Rötung (Erythems) mit milden, oberflächlich wirkenden Steroiden.
Entsprechende Wirkstoffe sind Salizyl- und Glycolsäure, Urea, Vitamin A- und Vitamin D3-Derivate. Darüber hinaus können Photo- oder Lasertherapien Abhilfe schaffen.
Es ist jedoch zu erwähnen, dass der Behandlungserfolg der Keratosis Pilaris auf konträren Aussagen aus der Studienwelt beruht.
Die optimale Pflegeroutine bei Reibeisenhaut
Für die Reinigung der betroffenen Areale ist ein aktivierender Reinigungsschaum mit keratolytischen Inhaltstoffen, wie der DERMASENCE Mousse Reinigungsschaum, empfehlenswert. Der Reinigungsschaum bereitet die Haut ideal auf nachfolgende Hautpflegeprodukte vor.
Im Anschluss an die Reinigung bieten sich Fruchtsäureprodukte als Nachtpflege an. Fruchtsäuren (Salizyl- und Glycolsäure) lösen die Verhornung und glätten die Hautoberfläche. So können sie möglichen Entzündungen vorbeugen. Die DERMASENCE Seborra Hautklärende Körperlotion mit 10 %iger Glycolsäure ist ideal für die tägliche Hautpflege der rauen Areale, sowohl im Gesicht als auch am Körper, und sorgt für ein angenehm glattes Hautgefühl. Urea und Glycerin spenden zusammen zusätzlich Feuchtigkeit und beugen übermäßiger Hauttrockenheit vor.
Zusätzlich können milde mechanische Peelings, wie das DERMASENCE Hyalusome Creme-Peeling, helfen, die Verhornungen zu lösen. Die feinen Schleifkörner lösen bei mechanischer Bewegung und leichtem Druck die abgestorbenen, oberflächlichen Hornschüppchen. Das Peeling ist eine O/W-Emulsion mit umweltverträglichen, abbaubaren Schleifkörnern aus gehärtetem Rizinusöl. Zusätzliche waschaktive Substanzen befreien die Haut von Schmutz- und Ölpartikeln. Das DERMASENCE Hyalusome Creme-Peeling, das ein- bis zweimal wöchentlich angewendet werden sollte, ergänzt die Pflege mit der DERMASENCE Seborra Hautklärende Körperlotion optimal.
Bei der Reibeisenhaut oder Keratosis Pilaris handelt es sich in der Regel um eine harmlose Hauterkrankung. Dennoch sind die rauen Pickelchen und die geröteten Läsionen unschön anzuschauen – vor allem, wenn sie an sehr sichtbaren Körperstellen auftreten. Wenn du unter der Reibeisenhaut leidest, kannst du mit etwas Disziplin, Geduld und den richtigen Pflegeprodukten eine glattere und ebenmäßigere Haut erzielen. Wir von DERMASENCE helfen dir gerne dabei.
Quellen
- Bährle-Rapp, Marina (2012): Springer Lexikon. Kosmetik und Körperpflege. 4. Auflage, Heidelberg, Berlin: Springer.
- Pennycook, K. B., & McCready, T. A. (2019): Keratosis Pilaris. In StatPearls. StatPearls Publishing.
- Wang, J. F., & Orlow, S. J. (2018): Keratosis pilaris and its subtypes: associations, new molecular and pharmacologic etiologies, and therapeutic options. American journal of clinical dermatology, 19, 733-757.
- Pennycook, K. B./ McCready, T. A. (2021): Keratosis Pilaris. In: StatPearls. Treasure Island (FL): StatPearls Publishing. Link: https://www.ncbi.nlm.nih.gov/books/NBK546708/
- Poskitt, L./ Wilkinson, J. D. (1994): Natural history of keratosis pilaris. In: The British journal of dermatology 130(6): S. 711–713. Link: https://doi.org/10.1111/j.1365-2133.1994.tb03406.x
- Arnold, A. W./ Stanislaw, A./ Buechner A. (2006): Keratosis pilaris and keratosis pilaris atrophicans faciei. In: Journal oft he German Society of Dermatology 4(4): S. 319-323. Link: https://onlinelibrary.wiley.com/doi/epdf/10.1111/j.1610-0387.2006.05933.x
- Wang, J. F./ Orlow, S. J. (2018): Keratosis Pilaris and its Subtypes: Associations, New Molecular and Pharmacologic Etiologies, and Therapeutic Options. In: American journal of clinical dermatology, 19(5): S. 733–757. Link: https://doi.org/10.1007/s40257-018-0368-3
- Augustine, M./ Jayaseelan, E. (2008): Erythromelanosis follicularis faciei et colli: relationship with keratosis pilaris. In: Indian journal of dermatology, venereology and leprology 74(1) S. 47–49. Link: https://doi.org/10.4103/0378-6323.38409
- Gruber, R./ Sugarman, J. L./ Crumrine, D./ Hupe, M./ Mauro, T. M./ Mauldin, E. A./ Thyssen J. P./ Brandner, J. M./ Hennies, H.-C./ Schmuth, M./ Elias, P. M. (2015): Sebaceous Gland, Hair Shaft, and Epidermal Barrier Abnormalities in Keratosis Pilaris with and without Filaggrin Deficiency. In: The American Journal of Pathology 185(4): S. 1012-1021. Link: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4380844/
- Reddy, S./ Brahmbhatt, H. (2021): A Narrative Review on the Role of Acids, Steroids, and Kinase Inhibitors in the Treatment of Keratosis Pilaris. In: Cureus 13(10): S. e18917. Link: doi.org/10.7759/cureus.18917
Autorinnenteam
Marleen Pundt, Kosmetikwissenschaftlerin
und
Anna Tersteeg, Kosmetikwissenschaftlerin
Erfahre hier mehr über unser Autorinnenteam!




