Hyperhidrose | Was tun bei starkem Schwitzen?
Schon bei der kleinsten Anstrengung rinnt der Schweiß in Strömen? Auch ohne Sport sind Schweißflecken an der Tagesordnung? Für Menschen mit der Hautkrankheit Hyperhidrose (Hyperhidrosis) gehört das zum Alltag. Hyperhidrosis, auch als krankhaftes Schwitzen bekannt, führt zu einer übermäßigen Schweißproduktion. Diese Erkrankung ist mehr als nur ein physisches Problem: Sie beeinflusst das soziale und emotionale Wohlbefinden der Betroffenen erheblich. Trotz der signifikanten Auswirkungen auf die Lebensqualität bleibt Hyperhidrosis oft unerkannt und unzureichend behandelt. In diesem Artikel untersuchen wir die Ursachen, die Verbreitung und die verschiedenen Behandlungsmöglichkeiten, die Menschen mit Hyperhidrose zur Verfügung stehen.
Hyperhidrose beschreibt starkes, übermäßiges Schwitzen, das weit über das normale Maß der Temperaturregulierung hinausgeht. Betroffene schwitzen auch in Ruhe oder bei niedrigen Temperaturen. Das Schwitzen kann entweder lokal, wie an den Händen, Füßen oder Achseln, oder am gesamten Körper auftreten. Die Erkrankung belastet nicht nur körperlich, sondern oft auch psychisch, da sie das soziale Leben stark beeinträchtigen kann.
Die Ursachen der Hyperhidrose lassen sich in zwei Hauptkategorien einteilen: die primäre und die sekundäre Hyperhidrose. Die primäre Form tritt ohne erkennbare gesundheitliche Gründe auf und beginnt häufig schon in der Jugend. Bei der sekundären Hyperhidrose liegt eine zugrunde liegende Erkrankung wie Diabetes oder eine hormonelle Störung vor. Auch bestimmte Medikamente können übermäßiges Schwitzen auslösen. Eine genaue Abklärung durch eine*n Ärzt*in ist daher wichtig.
Für die Behandlung von Hyperhidrose stehen verschiedene Methoden zur Verfügung, die je nach Schweregrad und betroffener Körperregion gewählt werden. Antitranspirante mit Aluminiumsalzen sind eine einfache erste Maßnahme, um die Schweißproduktion zu verringern. Bei stärkerer Hyperhidrose kommen Verfahren wie die Leitungswasser-Iontophorese, Botulinumtoxin-Injektionen oder operative Eingriffe in Frage. Auch spezielle medizinische Hautpflegeprodukte können unterstützend wirken. Die Wahl der Therapie sollte individuell und nach ärztlicher Beratung erfolgen.
Was sind die Ursachen von Hyperhidrose?
Die Ursachen der Hyperhidrose sind nicht gut erforscht, jedoch deuten einige Berichte darauf hin, dass eine übermäßige Erregung der sympathischen Nervenbahnen, die die ekkrinen Drüsen (Schweißdrüsen) versorgen, dafür verantwortlich sein könnten.
Dies gilt insbesondere für die primäre Form, die am häufigsten auftritt. Bei der primären Hyperhidrosis wird angenommen, dass genetische bzw. familiäre Veranlagungen eine Rolle spielen.
Die sekundäre Hyperhidrosis kann durch verschiedene Erkrankungen oder Zustände ausgelöst werden. Dazu zählen die Schilddrüsenüberfunktion, Diabetes mellitus oder bestimmte Medikamente.
Die zwei Gesichter einer Hyperhidrose auf einen Blick
- Primäre Hyperhidrosis: Tritt zumeist unabhängig von äußeren Faktoren auf.
- Sekundäre Hyperhidrosis: Diese Form ist eine Folge anderer Erkrankungen oder externer Faktoren wie Nebenwirkungen von Medikamenten.
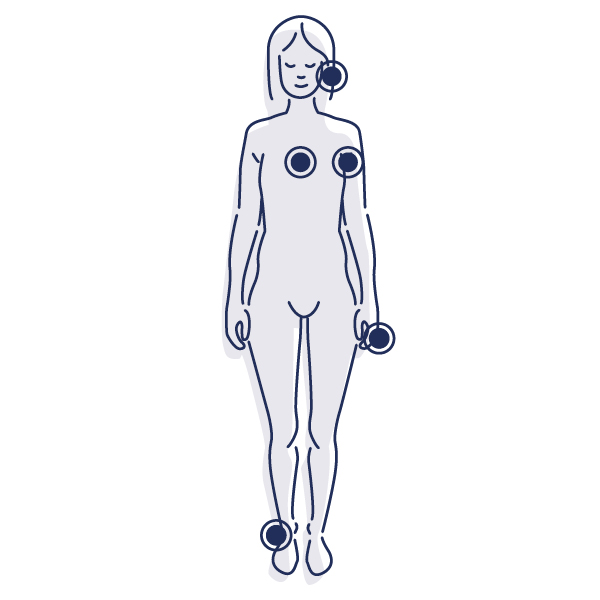
Wo kann eine Hyperhidrose auftreten?
In der Wissenschaft unterteilt man Hyperhidroseformen auch anhand der Lokalisation, also der Körperregion, in der die Symptome auftreten.
Grundsätzlich kann eine Hyperhidrosis an allen Körperregionen auftreten, an denen Schweißdrüsen vorkommen.
Generalisierte Hyperhidrose: Gesteigerte Schweißbildung am ganzen Körper
Lokalisierte Hyperhidrose: Gesteigerte Schweißbildung in nur einer oder wenigen Körperregionen, zum Beispiel
- Handflächen (palmare Hyperhidrosis)
- Fußsohlen (plantare Hyperhidrosis)
- Achselhöhlen (axilläre Hyperhidrosis)
- Gesicht und Kopfhaut
- Brust und Rücken
- Sowie andere Bereiche des Körpers
Wie häufig ist die Erkrankung?
Die sogenannte Prävalenz von Hyperhidrosis variiert je nach Studie, es wird jedoch geschätzt, dass etwa 2-3 % der Bevölkerung betroffen sind. Eine aktuelle Studie aus dem Jahr 2023, die auf einer systematischen Literaturrecherche basiert, ermittelte in Deutschland sogar eine Prävalenz von 16,3 %. Die Erkrankung tritt häufig bereits im Kindesalter oder in der Pubertät auf und kann in einigen Fällen mit zunehmendem Alter abnehmen.
Hyperhidrosis ist in allen Bevölkerungsgruppen vertreten, unabhängig von Geschlecht oder ethnischer Zugehörigkeit. Jedoch konnten einige Studien geringfügige Unterschiede zwischen den Geschlechtern feststellen, wobei Frauen teilweise häufiger betroffen sind. Außerdem kann die betroffene Körperregion je nach Untersuchungsgebiet variieren.
Welche Behandlungen helfen gegen starkes Schwitzen?
Die Diagnose der Hyperhidrose liegt bei Dermatolog*innen. Wenn du den Verdacht hast, krankhaft zu schwitzen, empfehlen wir dir den Gang zu einer Hautarztpraxis. Dein*e Ärzt*in bespricht nach der Diagnose mögliche Behandlungen.
Die Behandlung von Hyperhidrose richtet sich nach dem Schweregrad der Symptome und der betroffenen Körperregion.
Die gängigsten Behandlungen sind:
Topische (lokal wirkende) Antitranspirante: Oberflächlich aufgetragene Cremes, Puder, Deo-Roll-ons oder Sprays enthalten häufig Aluminiumchlorid und sind die erste Behandlungslinie bei milder Hyperhidrosis.
Orale (systemisch wirkende) Medikamente: Sogenannte Anticholinergika, wie zum Beispiel Vagantin® oder Sormodren®, können eingesetzt werden, um die Stimulation der Schweißdrüsen zu reduzieren. Sie haben jedoch potenzielle Nebenwirkungen, wie Müdigkeitserscheinungen oder Kreislaufstörungen.
Botox-Injektionen: Injektionen mit dem Wirkstoff Botulinumtoxin (besser bekannt als Botox) blockieren die Nervenimpulse zu den Schweißdrüsen und sind wirksam bei der Behandlung von Hyperhidrosis, besonders in den Achseln.

Iontophorese: Hierbei handelt es sich um eine Methode, bei der elektrischer Strom verwendet wird, um die Schweißdrüsenaktivität zu verringern. Sie ist besonders bei Hand- und Fußhyperhidrosis zu empfehlen.
Chirurgische Optionen: Bei schwerer Hyperhidrosis können minimal-invasive chirurgische Eingriffe in Betracht gezogen werden, wie die endoskopische thorakale Sympathektomie. Bei dieser Behandlung werden die sympathischen Nerven durchtrennt, die die Schweißdrüsen stimulieren.
Wie pflege ich meine Haut bei Hyperhidrosis?
Hyperhidrosis ist eine behandelbare Erkrankung und ein individueller Behandlungsansatz kann den Betroffenen helfen, ihre Symptome zu kontrollieren und ihre Lebensqualität zu verbessern. DERMASENCE bietet verschiedene Produkte aus unterschiedlichen Serien, die dazu beitragen, die Symptomatiken und Begleiterscheinungen zu lindern.
Milde Reinigung für die tägliche Körperhygiene
Gerade bei Hyperhidrose spielt die tägliche Körperhygiene eine zentrale Rolle. Durch das vermehrte Schwitzen kann es schneller zu unangenehmen Körpergerüchen kommen, da Schweiß auf der Hautoberfläche von Bakterien zersetzt wird. Um dem entgegenzuwirken, empfiehlt es sich, die Haut regelmäßig und gründlich zu reinigen. Dabei sollte auf milde, pH-neutrale Reinigungsprodukte zurückgegriffen werden, um die Haut nicht zusätzlich zu reizen. Eine sanfte Reinigung wie die DERMASENCE Adtop Wasch- und Duschlotion schützt die Hautbarriere und beugt weiteren Hautproblemen vor.
Schweiß und Geruchsbildung eindämmen
Stark schwitzende Körperregionen wie die Achseln, die Hände und Füße, den Brust- und Rückenbereich sowie betroffene Areale des Gesichts kannst du mit einem milden Antitranspirant in Cremeform behandeln. Dieses enthält in der Regel den Wirkstoff Aluminium Chlorohydrate. Auf die Haut aufgebracht, verschließt der Wirkstoff die Ausführungsgänge der Schweißdrüsen (durch Denaturierung von Proteinen) und vermindert so die Schweißbildung. Gleichzeitig wird die Geruchsbildung durch die Herstellung eines bakterienfeindlichen Milieus reduziert.
Vorbeugung von Pilzinfektionen
Bei einer stark ausgeprägten Hyperhidrosis bietet das feuchte Milieu an den Füßen ideale Bedingungen für die Entstehung von Pilzinfektionen, die sich in solchen Umgebungen leicht ausbreiten können. Zur Vorbeugung gibt es spezielle Produkte für die Füße und die Kopfhaut, die die Ausbreitung pathogener Keime verhindern. Die Kombination aus dem DERMASENCE Adtop 40 % Urea Oleogel und dem DERMASENCE Mycolex Pflegeschaum beugt der Feuchtigkeitsbildung und der Ausbreitung von pathogenen Keimen an den Füßen vor. Das DERMASENCE Adtop 40 % Urea Oleogel trägt übermäßige Verhornungen ab, wodurch Risse und Verhornungen reduziert werden, die als Eintrittspforten für Pilze dienen. Der DERMASENCE Mycolex Pflegeschaum unterstützt bei täglicher Anwendung die Hautbarriere und die Widerstandsfähigkeit pilz-empfindlicher Füße.
Quellen
- Deutsche Dermatologische Gesellschaft: Definition und Therapie der primären Hyperhidrose. S1-Leitlinie vom 15.1.2012. AWMF-Register Nr. 013/059. www.awmf.org/leitlinien.
- Lear, W., Kessler, E., Solish, N., & Glaser, D. A. (2007). An epidemiological study of hyperhidrosis. Dermatologic surgery, 33, S69-S75.
- McConaghy, J. R., & Fosselman, D. (2018). Hyperhidrosis: management options. American family physician, 97(11), 729-734.
- Doolittle, J., Walker, P., Mills, T., & Thurston, J. (2016). Hyperhidrosis: an update on prevalence and severity in the United States. Archives of dermatological research, 308(10), 743-749.
- Brackenrich J, Fagg C. Hyperhidrosis. 2022 Oct 3. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan–. PMID: 29083676.
- Oshima Y, Fujimoto T, Nomoto M, Fukui J, Ikoma A. Hyperhidrosis: A targeted literature review of the disease burden. J Dermatol. 2023 Oct;50(10):1227-1236. doi: 10.1111/1346-8138.16908. Epub 2023 Jul 31. PMID: 37519134.
Autorin
Frauke Habben, DERMASENCE Kosmetikwissenschaftlerin
Erfahre hier mehr über unser Autorinnenteam!
Zuletzt aktualisiert:




